Abstrakt
Chronické zlyhanie čreva (CIF) vzniká dôsledkom celého radu ochorení, ktoré majú za následok dlhotrvajúce poškodenie funkcie čreva. Toto poškodenie je také závažné, že digescia a absorbcia nutričných zložiek a vody je pod minimálnou hranicou energetických a nutričných potrieb organizmu.(1) Súčasná moderná medicína a medicínske postupy umožňujú prežívanie týchto pacientov. Metódou voľby liečby pacientov s CIF je ich zaradenie do programu domácej parenterálnej výživy (DPV). Prevalencia DPV u pacientov s CIF je od 5 do 20 prípadov/1 mil.(1) V tejto skupine pacientov je v dôsledku benígneho ochorenia možné odpojenie od DPV v priebehu 1 – 2 rokov v 20 – 50 % prípadov a približne v 2/3 pacientov je možná čiastočná alebo celková sociálna a pracovná rehabilitácia a kvalitné vedenie rodinného života.(2, 3) Iné postupy vedúce k čiastočnému alebo celkovému odpojeniu od DPV a adaptačným procesom sú črevná rehabilitácia a netransplantačné črevné operácie. V prípade neprítomnosti kontraindikácií je v súčasnosti možná liečba syndrómu krátkeho čreva (SBS) analógom glukagónu podobným peptidom 2 (GLP-2 analóg) alebo rastovým hormónom v kombinácii s ponechaním stómie, alebo obnovením kontinuity čreva. Ak dôjde k zlyhaniu DPV v dôsledku metabolických či mechanických komplikácií, pacient môže podstúpiť transplantáciu tenkého čreva samostatne alebo ako súčasť multiviscerálnej transplantácie.
Kľúčové slová: chronické črevné zlyhanie, domáca parenterálna výživa, GLP-2, črevná transplantácia, syndróm krátkeho čreva
Current treatment options for chronic intestinal failure
Chronic intestinal failure (CIF) is the result of a range of diseases that result in long-lasting damage to the bowel function. This damage is so severe that the digestion and absorption of nutrients and water is below the minimum energy and nutritional needs of the body (1). Current modern medicine and medical procedures allow the survival of these patients. The methods of choosing patients with CIF is their inclusion in the Home Parental Diet (DPV) program. The prevalence of DPV in patients with CIF is from 5 to 20 cases / 1 mil (1). In this group of patients, discontinuation of DPV within 1-2 years in 20-50% of cases is possible as a result of benign disease, and approximately 2/3 of patients may be partial or total social and work rehabilitation and good quality of family life (2,3) . Other procedures leading to partial or total disconnection from DPV and the adaptation process are intestinal rehabilitation and non-transplantation intestinal operations. In the absence of contraindication, it is now possible to treat CIF of the GLP2 analog or growth hormone in combination with stomia or to restore gut continuity. In the event of DPV failure due to metabolic or mechanical complications and underlying diagnosis the patient may undergo small bowel transplantation alone or as a part of multivisceral transplantation.
Key words: chronic intestinal failure, home parenteral nutrition, GLP-2, intestinal transplantation, short bowel syndrome
Úvod
ESPEN 2016 definuje CIF ako poškodenie funkcií čreva, ktoré je také závažné, že digescia a absorbcia nutričných zložiek a tekutín je pod minimálnou hranicou vzhľadom na potreby organizmu a je nevyhnutná potreba podávania živín a tekutín parenterálnou cestou s cieľom rastu a udržania zdravia organizmu. Črevná insuficiencia je definovaná ako zredukovaná funkcia čreva bez nutnosti i. v. suplementácie živín a tekutín.(1) Klasické delenie CIF predstavujeme na obrázku 1. Ako reflexia na skutočné potreby pacientov s CIF bola upravená klasifikácia CIF – obrázok 2.
Možnosti liečby CIF – DPV
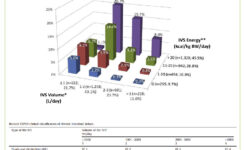
DPV vedie k zabezpečeniu adekvátneho prísunu živín, stopových prvkov, vitamínov a tekutín k metabolickým potrebám organizmu parenterálnou cestou v domácom prostredí. Prevalencia DPV u pacientov s CIF v dôsledku benígneho ochorenia je 5 – 20/mil. obyvateľov. DPV môže byť podávaná v rôznych módoch ako doplnková parenterálna výživa, totálna parenterálna výživa alebo rehydratačná liečba, prípadne ich vzájomná kombinácia. Reverzibilita CIF a odpojenie od DPV o 1 – 2 roky je možné až v 20 – 50 % pacientov v závislosti od etiológie vzniku CIF.(1) Z hľadiska mobility pacienta je možné podávať DPV buď stacionárnym perfúzorom, alebo mobilným vybavením (obrázok 3). Významným faktorom adherencie a výsledkov liečby je kvalita života (QoL). V štúdii Jeppesena, P. B. a kolektívu porovnávajúcej pacientov s črevným zlyhaním nemalígnej etiológie na DPV a bez DPV sa nepreukázala zlepšená QoL pacientov na DPV.(4) Oproti tomu štúdia Pankaja G. Vashiho a kolektívu preukázala významné zlepšenie QoL pacientov s malígnym ochorením na liečbe DPV v zmysle celkového zlepšenia zdravotného stavu, zníženia únavy, zlepšenia apetítu, zníženia gastrointestinálnej ťažoby – nauzey.(5) Z uvedeného vyplýva, že QoL pacientov na liečbe DPV závisí od diagnózy vedúcej k začatiu liečby. Liečbu CIF formou DPV v Slovenskej republike môžu indikovať centrá pre DPV po schválení žiadosti zdravotnou poisťovňou. Kontakt na centrá pre DPV nájdete na stránke odbornej spoločnosti: www.sspev.sk.
Možnosti liečby CIF – netransplantačné operácie a črevná rehabilitácia
V ľudskom tele prebieha najrýchlejšia bunková obmena na úrovni tenkočrevného epitelu. V závislosti od resekovanej časti čreva dominuje buď hyperplázia – zmnoženie buniek (jejunum) –, alebo hypertrofia buniek (ileum). Adaptačná fáza čreva pri syndróme krátkeho čreva trvá približne dva roky, pričom je závislá od pankreatickej a biliárnej sekrécie a uvoľňovania rastových faktorov pri stimulácii enterického nervového systému stravou a stimulácii samotných epitelových buniek tenkého čreva. Snahou rehabilitačných postupov je dosiahnutie maximálnej možnej adaptácie tenkého čreva. Rehabilitačné postupy zahŕňajú:
• somatické a psychologické vyšetrenia a vedenie,
• črevnú stimuláciu – fyziologická a enterálna výživa,
• manažment komplikácií DPV,
• medikáciu – spomalenie pasáže, zníženie tvorby žal. štiav,
• chirurgickú intervenciu zameranú na odstránenie spomalenej pasáže, zlepšenie črevnej motolity v prípadoch dilatácie čreva, spomalenie pasáže v neprítomnosti dilatácie čreva, zväčšenie mukozálneho povrchu čreva.
Možnosti liečby CIF – GLP-2 analóg
GLP-2-glukagón like peptid 2 je produkovaný endokrinnými L-bunkami tenkého čreva. Väzbou na GLP-2 receptor v neurónoch tenkého čreva stimuluje uvoľnenie oxidu dusnatého a vazoaktívneho intestinálneho peptidu (VIP). Uvoľnené pôsobky vedú k produkcii ďalších mediátorov stimulujúcich angiogenézu, redukujú apoptózu a zvyšujú „uptake“ aminokyselín (AK) a glukózy enterocytom. GLP-2 aktivuje vylučovanie rastových faktorov zo subepiteliálnych myofibroblastov a expresiu proteínov tesných spojení enterocytov. Výsledkom je rast enterocytov, zvýšená proliferácia buniek krýpta, regulácia črevnej permeability.(6) Natívny GLP-2 je však rýchlo degradovaný dipeptidyl petidázou 4 (DPP4). Nahradenie alanínu za glycín v molekule GLP-2 vedie k vytvoreniu GLP-2 analógu, ktorý je odolný proti DPP4 a zachováva si biologické vlastnosti GLP-2. Štúdie s GLP-2 analógom preukázali štatisticky významnú redukciu rehydratačnej i. v. suplementácie, ako aj zníženie energetickej substitúcie i. v. cestou v dospelej aj pediatrickej populácii s alebo bez zachovanej kontinuity čreva.(7) Základnou podmienkou podávania GLP-2 analógu je prebehnutý adaptačný proces čreva a neprítomnosť kontraindikácií podávania liečby – malignita tenkého alebo hrubého čreva, prípadne biliárneho systému posledných päť rokov. Ako najčastejšie komplikácie liečby sa uvádzajú bolesti brucha, nafukovanie, retencia tekutín v úvodnej fáze liečby. Podávanie GLP-2 analógu sa deje subkutánnou cestou. Kvalita života pacientov liečených GLP-2 analógom preukázala zlepšenie určitých parametrov života. Liečba GLP-2 analógom zlepšila celkovú kvalitu života podľa VAS-score (4.1 +/– 2,8 cm verzus 6 +/– 2,4 cm, P < 0,01), zlepšené celkové SIP skóre (10,3 +/– 8,9 % verzus 6,2 +/– 9,5 %, P < 0,001), mentálny status podľa SF-36 (45 +/– 13 % verzus 53 +/– 11 %, P < 0,05)(8). Bližší rozbor štúdie presahuje tento prehľadový článok, avšak na ucelenie udávame odkaz na štúdiu: Short Bowel Patients Treated for Two Years with Glucagon-Like Peptide 2 (GLP-2): Compliance, Safety, and Effects on Quality of LifeP. B. Jeppesen, 1 P. at. all. Firemný názov GLP -2 analógu registrovaného v Európe a v Slovenskej republike (SR) je Revestive. V súčasnosti prebiehajú diskusie výrobcu prípravku Revestive s kategorizačnou komisiou Ministerstva zdravotníctva SR o jeho kategorizáciu. Do dnešného dňa nie je v SR liečený ani jeden pacient daným prípravkom pre nesúhlas zdravotnej poisťovne. V Českej republike podstúpil liečbu jeden pacient. V navrhovaných indikačných obmedzeniach by liečbu GLP-2 analógom indikovalo centrum pre DPV.
Vzhľadom na fakt, že rastový hormón nie je v Európe schválený na liečbu CIF, bližšie informácie o liečbe a výsledkoch neudávame.
Možnosti liečby CIF – transplantácia čreva a multiviscerálna transplantácia
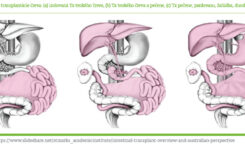
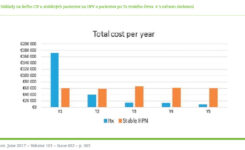
S rozvojom operačných techník a imunosupresívnej liečby sa čoraz viac dostáva do popredia transplantačná liečba CIF buď ako samostatná transplantácia čreva, alebo v kombinácii s transplantáciou pečene, žalúdka a pankreasu (obrázok 4). ESPEN 2016 vo svojich odporúčaniach na liečbu CIF stanovil indikácie na transplantáciu čreva (ITx) alebo multiviscerálnej Tx (tabuľka 1).(1) Porovnanie prežívania pacientov na DPV verzus ITx a multiviscerálnej Tx v 5-ročnom sledovaní ukazuje, že prežívanie dospelých pacientov na DPV sa približuje 5-ročnému prežívaniu pacientov po transplantačných výkonoch. Ak porovnáme kvalitu života pacientov na DPV verzus transplantačné výkony, signifikantne lepšia bola u transplantovaných pacientov (schopnosť cestovať, zníženie únavy, gastrointestinálnych problémov, zlepšenie celkového zdravotného stavu).(9) Z hľadiska nákladov na liečbu pacientov s CIF sú v prípade transplantácie prvý rok náklady na liečbu pacienta podstatne vyššie oproti DPV, tieto sa však v ďalšom období výrazne znižujú, a sú dokonca nižšie ako u pacientov s DPV (obrázok 5). Transplantácia tenkého čreva a multiviscerálna transplantácia nie je v súčasnosti v Slovenkej republike možná na žiadnom pracovisku. Centrá pre DPV navrhujúce ITx alebo multiviscerálnu Tx kontaktujú pracoviská IKEM – Inštitút klinickej a experimentálnej medicíny v Prahe, alebo pracovisko Fakultná nemocnica Královské vinohrady v Prahe –, je možné tieto výkony realizovať.
Záver
V súčasnosti máme k dispozícii tri základné metódy liečby pacientov s CIF. Rozhodnutiu sa pre „ideálny“ postup musí predchádzať starostlivé zhodnotenie anamnézy, ktorá sa odvíja od základnej diagnózy vedúcej k CIF, očakávania pacienta, adherencie pacienta na liečbu a v neposlednom rade od kvality zdravotnej starostlivosti centra poskytujúceho možnosti liečby CIF. Akceptovanie vyššie uvedeného sa následne odrazí v dobrej QoL pacientov, o čo nám vlastne ide.
MUDr. Juraj Krivuš
1. Interná klinika UNM a JLF UK
E-mail: juraj.krivus@unm.sk